
- TOP >
- ブログ
ブログ
詳しい内視鏡の説明
準備中です。
詳しい痔の治療の説明
準備中です。
IBDについて
大変申し訳有りません。ただいま準備中です。近日中にアップロードします。
便秘、下痢、IBSの治療について
大変申し訳有りません。ただいま準備中です。近日中にアップロードします。
どんな症状でお悩みですか?
どういう病気を診ているの?
肛門と大腸はつながっています。 痔や大腸ガン、大腸炎などの症状はいずれも出血があったりして区別がつきにくく、間違えると診断の遅れにつながります。 大腸ガンの患者さんからも「ずっと痔だと思っていた」という話をよく伺います。 そうならないために、私たちのクリニックでは肛門からの出血や痛み・脱出などに対して、肛門と大腸を総合的に診断します。ですから、大腸だけ検査して原因が分からず「きっと痔だと思いますよ。」といっておしりのせいにしたり、肛門だけ診察して何もなくて「どこかで大腸の内視鏡をしてもらってください。」とお話しするようなことはありません。大腸に問題がなければ肛門を治療しますし、肛門に異常がなければ大腸の検査まで責任を持って行います。
こんな症状はありませんか?
例えば、肛門が出っ張ったり膨らむ状態をよく「イボ痔ができた」と言って来院されますが、実際にはその病気の内容は様々です。肛門からの出血も原因によって出方が全く違います。あなたの症状は、以下のうちどれかに当てはまるでしょうか?当然、膨らみ・出血・痛みなどの複数の症状に当てはまる方がたくさんいると思います。それらから予測される病名をみて一番当てはまるものを選んでみてください。このページはあくまで受診する前の心構えを作るための参考として作ってありますので、このような症状がある場合には必ず肛門の専門医の診察を受けてください。
肛門の症状
大腸の症状
大腸内視鏡検査について
大腸ガンやポリープの患者さんは年々増加していますが、その診断には大腸内視鏡検査が最も確実な方法です。健診の便潜血反応が陽性に出た場合も大腸内視鏡検査が必要となります。私たちのクリニックでは、大腸内視鏡検査をより身近で受けやすいものとするため電話1本で検査の予約ができます。朝起きて急に思い立った場合でも、朝食を食べずにすぐお電話していただければ、予約状況によってはその日のうちに検査を受けていただくことが可能な場合もあります。いずれにせよ、まずはお電話ください。
詳しい検査のご説明は「大腸内視鏡検査の流れ」と「検査予約に際しての注意点」をご覧ください。
内視鏡の実績
内視鏡診療実績 (2012年1月〜10月)
当院での2012年1月から10月末までの内視鏡検査の実績は以下の通りです。当院では、院長の黒田敏彦が全ての内視鏡検査を担当して行っております。
大腸内視鏡検査 653例
そのうち
ポリープ切除術(ほぼ全てが日帰り手術) 213件
進行大腸癌で他院への紹介例 14例
重症炎症性腸疾患(潰瘍性大腸炎、クローン病)で他院への紹介例 3例
胃内視鏡検査 52例
そのうち、胃癌で他院への紹介例 1例
もし検査で癌や入院が必要な病気が見つかったら
当院では、切除した方が良いと思われるポリープが大腸内視鏡検査で見つかった場合には、ほとんどのものをその場で切除するようにしています。それが、上の数字で示したポリープ切除術の数です。その中には、上皮内癌(あるいは粘膜内癌)と呼ばれる、ごく小さな癌がポリープの一部に見つかることもたまにあります。それらは、他の部位に転移することがほとんどないため、ポリープの切除のみで治療が完結し、その後は定期的な内視鏡でのフォローアップでよいとされています。
もし内視鏡検査で、その場で切除できない大きさの腫瘍が見つかったり、すぐに入院が必要な炎症などがあった場合には、設備の整った病院にご紹介しています。ご紹介先は、患者さんご自身の希望を第一に決めていますが、今までのところ、ほとんどの方は私の母校である東京大学医学部附属病院大腸肛門外科にご紹介しており、それ以外では、国立東京医療センター、東京大学医科学研究所附属病院外科、日赤医療センター外科、などへご紹介しています。
東京大学医学部大腸肛門外科では私自身も非常勤講師として講義を行っていますが、2018年(平成30年)10月から教授に就任した石原聡一郎教授は医局の後輩にあたり、密に連携して迅速に治療が進められるようにしています。東大の大腸肛門外科では、傷が小さくて術後の回復が早い腹腔鏡手術を積極的に行い、肛門に近い下部直腸癌では、欧米で広く行われている術前の化学放射線療法を併用して、出来る限り自然肛門を温存した手術を行っています。 (「がんサポート」に紹介された故・渡邉聡明前教授の術前化学放射線療法の紹介記事はこちらです。)
東大病院にはロボットを操作しながら腹腔鏡手術を行うシステム「ダ・ヴィンチ」が早くから導入されておりましたが、2018年(平成30年)4月から直腸癌に対するロボット手術が保険適応となり、より多くの患者さんでロボット手術が可能となりました。当院からご紹介した患者さんでも、ダ・ヴィンチによる手術を受けられた方がおり、良好な結果が得られています。ロボット手術では、これまでの手術にくらべて細かい操作が行え、より正確な手術が可能となります。
また、内視鏡では癌やポリープの他に、炎症性腸疾患と呼ばれる潰瘍性大腸炎やクローン病が見つかることがあります。時にはこれらの病気は、瀕回の下痢や血便、腹痛などの重い症状を示すことがあり、症状によっては緊急に入院治療が必要になります。さらに重症の場合は開腹手術が必要となる患者さんもおられます。当院では、炎症性腸疾患の治療を得意とする東京大学医科学研究所附属病院外科の篠崎大准教授と連携し、必要と判断した場合にはご紹介してすぐに入院できるように手配しています。当院から入院のご紹介をした患者さんは、白血球除去療法や最先端の治療を受け、ほとんどの方は開腹手術をせずに退院されていますが、重症の炎症のため緊急手術となった方もいます。また、上に示したほかにも、入院するほどではない潰瘍性大腸炎やクローン病の方も多く見つかっており、当院外来にて通院治療を継続されています。
検査は病気をただ見つけるだけでなく、その後の治療が重要です。当院では、他の医療機関と密に連携をとって、患者さんに必要な治療法を選び、できるだけ早く次のステップに進めるように努力しています。
保険診療か自費診療かの目安について
保険診療か自費健診かについて
日本の医療システムは国民皆保険の健康保険制度によって守られていますが、これは全ての医療行為が保険で行えるというわけではありません。その理念としては、病気で治療が必要な人の医療費を皆で支え合うという考え方になっています。そのため、症状は無いが病気になっていないか不安であるとか、ある程度の年齢になったので調べておきたいと言った、病気がはっきりと疑われるわけではない場合には、健康診断であると判断され、健康保険を使うことはできません。保険診療の財源は限られていますので、実際に今すぐ治療が必要な方にそのお金を使えるようにするために必要な判断だとご理解下さい。
受診された時の検査が保険診療になるか自費健診になるかについて、一応の目やすになるように、それぞれの例を挙げておきますが、これらはあくまで目やすであり、最終的には医師の判断となることをご了解下さい。
ご自分が保険診療になるか自費健診になるか気になる方は、事前に一度来院して医師の診察をお受け下さい。
保険診療になる場合
- 健診の便潜血検査で陽性と判定され、精密検査を受けるように指示された。
- 以前にポリープを切除したことがあり、定期的にチェックを受けるように指示されている。
- 排便時に便に血液や粘液が混じることを繰り返している。
- 1ヶ月以上下痢や腹痛が続いている。
- 便意があるのに便がすっきり出ず、1日に何回にも分けて小出しに便が出たり、便が細くなることが数日〜1、2ヶ月前から続いている。
など 。
自費健診になる場合
- 特に症状はないが節目の年齢になったので検査を受けておきたいという場合。
- 家族に大腸癌やポリープが多いので何となく心配という場合。*
- 数年前から続く便秘で、最近特に変化はないが便秘があるので心配という場合。
など。
注* 一部の遺伝性の大腸癌(家族性大腸腺腫症や遺伝性非ポリポーシス大腸癌)と診断された方が血縁の近親者にいる場合は保険適応になります。
実際には、医師が検査前の診察で判断して、どちらになるかお伝えすることになりますので、ご了解下さい。
内視鏡検査にかかる費用について
内視鏡検査にかかる費用について
当院では大腸内視鏡検査と胃内視鏡検査を行っておりますが、検査にどのくらいの費用がかかるかについてのお問い合わせをよくいただきます。このページでは、内視鏡検査にかかる費用について大腸内視鏡検査と胃内視鏡検査に分けてご説明いたします。
検査費用はまず、検査が保険診療の対象になるものか、自費検査かで違ってきます。 これは、何らかの症状(出血、痛み、下痢など)があり、その原因を突き止めるための検査であるか、あるいは、特に症状はないのだが検査を受けておきたいのかで分けられます。
保険診療になるのは、患者さんの症状に対して医師が内視鏡検査が必要と判断した場合に限られます。たとえ少し症状があっても内視鏡検査は必要でないと医師が判断すれば健診目的での自費健診ということになりますし、特に症状のない場合は全て自費健診になります。詳しくは保険診療になるか自費健診になるかの目やすについて解説したページを作りましたので、是非ご一読下さい。このどちらになるかは最初の診察時に医師が症状などをお聞きして判断することになります。 ご自分がどちらになるか気になる方は、事前に一度来院して医師の診察をお受け下さい。

大腸内視鏡検査の場合
以下に保険診療になる場合と自費健診になる場合に分けてご説明します。下の方にまとめの表も作りましたのでご覧ください。
保険診療になる場合
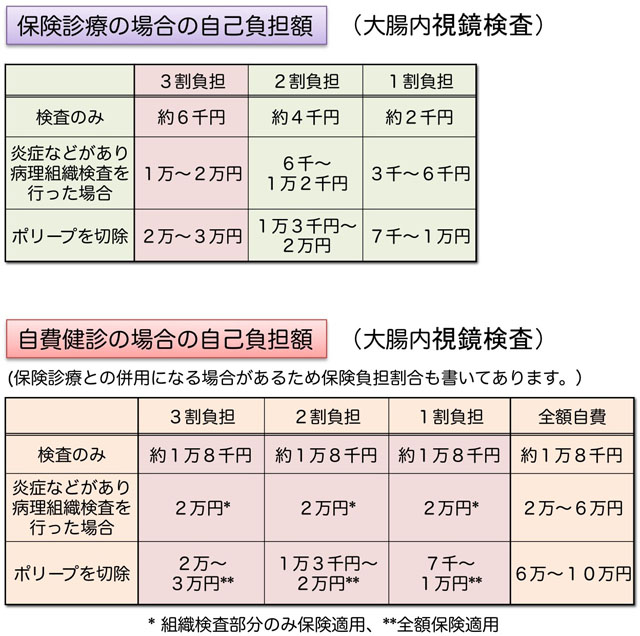
現在の症状をお聞きした上で、医師により保険診療になると判断された場合、大腸内視鏡検査の費用は、以下の3つのケースで異なってきます。
1.特に異常が見当たらず、観察のみで終わった場合。
保険3割負担で6000円程度になります。
2.炎症や潰瘍などが見つかり、組織を一部採取して顕微鏡で詳しく調べる検査(生検による病理検査と呼びます)を行った場合。
3割負担で1万円〜2万円弱
3.切除した方がよいと思われるポリープが見つかって、ポリープ切除術による治療まで行った場合。
3割負担で2万円から3万円
いずれの場合にせよ、3割負担では、自己負担額の最大額は3万円程度です
保険診療となった場合、多くの方は自己負担は3割ですが、70歳以上の方で1割負担、2割負担の方はこれよりも安くなります。(下の表をご覧ください。)
自費健診になる場合
健診目的での自費診療の場合は、自己負担額は約1万8千円になります。但し、検査の途中で切除が必要なポリープが見つかった場合には保険診療に移行し、下記の保険診療の自己負担額が適応されます。健診で内視鏡中に炎症などが見つかって生検による病理検査を行った場合は、内視鏡部分は自費、病理検査は保険診療となります。 また、健康保険をお持ちでない場合は全額自費になります。
胃内視鏡検査の場合
胃の内視鏡検査の場合、胃のポリープはほとんどが切除の必要がなく経過観察で十分なため、当院では生検検査しか行いません。
保険診療になる場合
何らかの症状があって、医師により保険診療と判断された場合には、胃内視鏡検査の費用は、次のようになります。
1.特に異常が見当たらず、観察のみで終わった場合。
保険3割負担で4000円程度になります。
2.炎症や潰瘍などが見つかり、組織を一部採取して顕微鏡で詳しく調べる検査(生検による病理検査と呼びます)を行った場合。
3割負担で9千円〜1万2千円くらい
保険診療となった場合、多くの方は自己負担は3割ですが、70歳以上の方で1割負担、2割負担の方はこれよりも安くなります。(下の表をご覧ください。)
自費健診になる場合
健診目的での自費診療の場合は、自己負担額は約1万4千円になります。健診で内視鏡中に、炎症などが見つかって生検による病理検査を行った場合は、内視鏡部分は自費、病理検査は保険診療となります。 また、健康保険をお持ちでない場合は全額自費になります。

当院での検査時の待ち時間について
当院での検査時の待ち時間について
当院での検査については、かねてから待ち時間が長いとの御意見をいただいております。当院では院長が一人ですべての診療を行っていることと、「大腸検査は、挿入は苦痛なく手短かに、抜去時の観察は丁寧に時間をかけて」行うことをモットーとしていることもあり、検査前後の待ち時間が長くなる場合もあります。このページでは、当院での大腸内視鏡検査と胃内視鏡検査の実際の時間的な流れをご説明したいと思います。
私としてはそれぞれの方の検査を精一杯行いたいという思いがあり、丁寧な観察により小さな病変の検出率が上がっていると考えておりますが、独りよがりの考えにならず、少しずつ検査の流れを修正してなるべくお待たせしないようにしたいと考えております。まだまだ力の及ばない部分がありご迷惑をおかけして申し訳ありません。これからも改善を続けながら皆様の健康と地域の医療に貢献して行きたいと思っておりますので、宜しくお願い申し上げます。
ニコタマ大腸・肛門クリニック
院長 黒田敏彦
当院での大腸内視鏡検査の時間の流れ
当院の大腸内視鏡検査ではご希望により、クリニックに来てから検査用下剤を飲んでいただくか、ご自宅で朝から下剤を飲んでご来院いただくかを選んでいただけます。それぞれの場合で検査の流れが異なりますのでご注意下さい。いずれにせよ、当院ではなるべく便がきれいになってから、できるだけ良い状態で検査をするようにしていますので、便がなかなかきれいにならない方では順番が遅くなることをご理解下さい。
クリニックで検査用下剤を飲んでいただく場合
クリニックには朝9時のご来院をお願いしています。最初に診察をして、問診と検査説明をさせていただきます。検査予約の方は一般の外来の方より早めにお呼びするようにしていますが、ご来院の順番によっては最初の診察が9時半を過ぎることもあります。
午前9時過ぎ〜10時に検査用下剤を飲み始め、早い方では12時前に便がきれいになりますが、便秘のひどい方では追加の下剤を飲んだり浣腸を追加するなどして、便がきれいになるのが午後3時を過ぎることもあります。検査・手術の時間は午後1時から4時半としていますが、院長がすべての診療を一人で担当しますので、その日の外来の混み具合や処置の多さによって検査開始時間が前後します。土曜など外来が非常に混み合う日は検査開始が午後2時を過ぎることもあります。検査は毎日3〜5名の方に行っており、便のきれいになり具合を看護師が確認して早く便がきれいになった方から順番に検査を受けていただきます。そのため、検査を受けていただく順番は予約順や来院の順番ではありません。検査が終わってクリニックを出る時間は、早くて午後2時から3時、後の順番の方で4時から5時になります。めったにはありませんが、最後の方がお帰りになる時間が夜6時を過ぎることもあります。以上のようなことから検査当日は他にご予定を入れないようお願いしています。
(この後に大腸内視鏡検査自体にかかる時間の説明をしておりますのでそちらもお読み下さい。)
ご自宅で朝から検査用下剤を飲んでいただく場合
朝からご自宅で下剤を飲み始めていただきます。便がきれいになるまで3時間はかかります。下剤を飲み終わってしばらくすると便意が間遠になり落ち着いてきますので、午後の指定の時間にクリニックに来院していただきます。ただ、この時間は検査開始の時間ではなく、他の方の検査の 進行の具合によっては、院内でさらにお待ちいただくことになります。来院時に便がまだきれいになっていない場合にはさらに追加の下剤の服用が必要となり、院内で下剤を飲んでいる方よりも検査の順番が後になることもあります。土曜日など外来が長引く場合や、なかなか便がきれいにならない場合は、検査開始が午後4時過ぎになることもありますので、ご理解ください。
大腸内視鏡検査自体にかかる時間について
検査の順番になりましたらガウンと検査用使い捨てパンツに着替えていただきます。検査室に入ったら検査用のベッドで体の左側を下にした姿勢で横になり、検査開始となります。鎮静希望の方では、腕から小さな注射を一本打ちますので、少しお酒を飲んだような感じになります。
大腸検査は病変を見つけるために行う検査ですから、早く苦痛無く奥まで挿入することも重要ですが、見落としなく丁寧に観察することも重要です。最近では精密に見るために色素散布も適宜行っていますので、従来より時間をかけています。内視鏡が一番奥の盲腸まで入るまでの時間は5〜10分のことが多いですが、抜去しながらの観察には15〜20分はかけるようにしており、検査開始から終了までは大体25〜30分くらいかかります。また、大腸は人によって大変複雑な曲がり方をしていますので、そのような方では十分な観察のための時間も長くかかります。
当院では、鎮静無しの場合はもちろん、弱めの鎮静をした場合でも多くの方では眠ってしまうほどではないので、検査中のご自分の大腸の中の様子をご覧になっていただけます。中を見るのが怖いという方は無理にご覧にならなくても結構ですが、それでも結局は中をご覧になっていることが多いです。今どのあたりを見ているかなどをご説明しながら内視鏡を抜いていきます。ポリープなどの病変があった場合には、組織採取やポリープ切除の様子もご覧になっていただけます。
検査終了後は、腸を膨らませたガスをトイレで出していただきます。鎮静剤を使用しなかった場合は検査終了のすぐ後に、鎮静剤を使用した場合は1時間ほど休んでから、診察室で検査結果をご説明します。特に異常のなかった場合は写真入りの報告書をその場でお渡ししますが、ポリープ切除などの処置を行った場合は、手書きの仮の検査報告書をお渡しします。病理検査結果をお話しするために2週間後にもう一度来院していただき、その際に写真入りの正式の報告書をお渡しします。
当院での胃内視鏡検査の時間の流れ
クリニックには朝10時のご来院をお願いしています。最初に診察をして、問診と検査説明をさせていただきます。検査予約の方は一般の外来の方より早めにお呼びするようにしていますが、ご来院の順番によっては最初の診察が10時半を過ぎることもあります。
検査は外来診療の合間に行っておりますので、その日の外来の混み具合により午前10時すぎに検査できることもありますが、大体10時半くらいの検査となり、日によっては午前11時を過ぎる場合もあります。
検査室では、まず局所麻酔剤(キシロカインゼリー)を口に含んでいただいて咽喉(のど)の麻酔を行います。咽喉の麻酔が終わりましたら、検査用ベッドに横になっていただきます。胃カメラが苦手で鎮静希望の方では、腕から小さな注射を一本打ちますので、少しぼーっとした感じになります。その後、小さなプラスチックの筒(マウスピース)を口にくわえていただき、検査開始となります。検査時間は組織採取などの処置を行うかどうかにもよりますが、10分くらいかけて行っています。胃カメラの場合は、通常は胃の中の様子はご覧になっていただいておりません。
検査終了後は、鎮静をした場合には1時間安静にして休んでいただきます。鎮静のない場合はそのまま身支度をして、待合室でお待ちいただきます。検査の終了後1時間は飲んだり食べたりすることができません。また、大変申し訳ありませんが、検査結果のご説明までは、その日の外来の混み具合によりますが、30分〜1時間お待ちいただいております。クリニックを出るのは通常12〜13時です。
検査を予約される際の確認事項
大腸内視鏡検査を予約される方へ
当院では患者さんご自身で選んでいただくように、いろいろな選択肢をご用意しているほか、検査を受ける前にチェックしていただきたいことがいくつかあります。検査の承諾書にも一部含まれておりますので、以下のチェック項目でご自分に当てはまることがあればご確認をお願い致します。こんなにたくさん読んではいられないという方には、一番最初の「血液サラサラの薬」と「ポリープ切除の希望」のところだけでもお読みいただければ結構です。
- 【検査予約から来院するまでのチェック項目 】
- 1. 血液を固めにくくするお薬(血液サラサラの薬)を飲まれていませんか?
- 2. ひどい便秘症ではありませんか?
- 3. 検査前日の食事について
- 4. 検査時に着用する検査着について
- 5. 腸管洗浄液を自宅で飲むか、来院してから飲むか
検査予約から来院するまでのチェック項目
1. 血液を固めにくくするお薬(血液サラサラの薬)を飲まれていませんか?
血液サラサラのお薬を飲まれていても内視鏡検査を受けることは可能ですが、出血を起こす可能性があるのでポリープの切除はできません。しかし、サラサラのお薬を勝手にやめることは絶対にしないで下さい。まずその薬を処方されている主治医の先生とよく相談して許可をもらっていただく必要があります。ご不明の点は当院まで電話でお問い合わせ下さい。
2. ひどい便秘症ではありませんか?
便秘で便がたまっていると、検査当日に飲んでいただく腸管洗浄の下剤の量が多くなる可能性があります。ですから、普段から便秘ぎみで2〜3日以上便が出ないような方では検査前1週間くらいはきちんと下剤を飲んで毎日排便しておいた方が当日の腸管の洗浄がスムーズになります。もし下剤をお持ちでないようでしたら処方致しますので、検査前に一度ご来院ください。毎日排便のある方では事前の下剤は必要ありません。
3. 検査前の食事について
見落とし無くすみずみまで大腸を検査するためには、大腸の中に便の残りがなく、きれいになっている事が重要になります。そのために、検査前3日間は野菜やキノコ・海草・果物など繊維質のものを食べないようにして下さい。便通にいいだろうと検査前に繊維質のものを食べてこられる方がいますが、残渣が腸の中に残ってかえって検査がやりにくくなってしまいます。便秘の方では、上記の項目2にも書きましたが、大腸検査前には下剤を使って排便をうながす事をお勧めします。
食べてはいけないもの、食べてよいものは以下の通りです。
食べてはいけないものは、野菜全般(特にネギ、タマネギ、ナス、トマトなど)、キノコ、海藻、コンニャク、果物など植物性のもの。
食べても良いものは、ごはん(おかゆである必要はありません。普通の米飯で大丈夫です)、麺類(うどん、そば、ラーメン)、パン、卵料理、肉・魚類、練り物(かまぼこ、はんぺんなど)、豆腐、ゆば、お揚げ、乳製品(牛乳、バター、チーズ、クリームなど)です。植物性のものでは、ジャガイモとバナナなら食べても大丈夫です。
ご自分では食事を工夫できない方のために、検査用のレトルト食事セット(クリアスルー・コロミルなど)をクリニック受付で販売しております。代引きで宅配することも可能ですので、電話でご相談ください。
4. 検査時に着用する検査着について
便がきれいになりましたら、検査前に検査用ガウンと紙製使い捨てパンツに着替えていただきます。ご自宅からパジャマなどをご持参になれば、それに着替えて検査を受ける事も可能です。
5. 腸管洗浄液を自宅で飲むか、来院してから飲むか
大腸内視鏡検査を初めて受ける方には、基本的に来院してから腸管洗浄液を飲むことをお勧めしています。というのは、初めてだと洗浄液が口に合わなくて全部飲めなかったり、便秘がひどいと十分な排便が得られないことがあるからです。
以前に検査を受けた事があり検査の流れがおわかりになっている方や、便秘も無く洗浄下剤を飲む事に自信のある方、クリニックでは落ち着いてトイレに行けなくて心配という方などでは、ご自宅で洗浄下剤を飲んでから来院する事も可能です。その場合は、一度事前に受診していただき検査用腸管洗浄液をお渡しします。検査当日は、洗浄液の内服開始後2〜3時間してひとしきり便が出てしまうと、後はあまり便意を感じなくなるので、電車などで来院できるようになります。
検査来院時から検査開始までのチェック項目
1. お好みの腸管洗浄液はありますか?
現在、大腸内視鏡検査用によく使われる腸管洗浄液は4種類あります。当院ではモビプレップ、ニフレック、マグコロールP、ビジクリアの4銘柄の腸管洗浄液の中から選んでいただけます。いずれも約2リッターの下剤ないしは水分を飲む点では同じですが、モビプレップは腸管洗浄力が高く、きれいになるまでの時間も短いので、特に御希望のない場合はモビプレップをあらかじめご用意させていただきます。詳しくはモビプレップの説明のページをご覧ください。もしそれ以外に、以前の検査で飲みやすかったなどの理由でモビプレップ以外の腸管洗浄液を希望される方は、検査をご予約の際にあらかじめご希望をお知らせ下さい。医学的に問題の無い限りご希望に添うように致します。
それぞれの腸管洗浄液の特徴は以下の通りです。
モビプレップ(ポリエチレングリコール系):梅ジュースのような味で、少し塩味が濃いです。
ニフレック(ポリエチレングリコール系):ポカリスエットのような味です。
マグコロールP(マグネシウム系):サイダーを薄めたような味です。
ビジクリア(リン酸ナトリウム系):50錠の錠剤を15分おきに5錠ずつ飲んでいき、その合間に水・お茶・紅茶を200mlずつのみ、約2時間かけて計2リッター飲みます。これは、飲み方が難しいのでクリニックで飲むことをお勧めします。
2. 検査時に鎮静剤を希望されますか?
当院では患者さんのご希望に応じて鎮静剤を使用しています。大腸内視鏡検査で痛みが出るかどうかはその患者さんの大腸の長さや癒着の有る無しで違ってきます。内視鏡挿入時に大腸が伸ばされてしまうと痛みが出るわけですが、日本人では一般に男性より女性の方が大腸が長かったり屈曲が強いことが多く、女性の方が痛みが出やすい傾向にあります。実際の経験では、男性では7〜8割、女性では約半数の方で鎮痛剤がなくても多少の圧迫感くらいで検査を終えることができるので、鎮静剤を使いたくないというご希望の方にはそのようにしています。しかし検査は修行ではありませんから、我慢して受ける必要はありません。「以前の検査が痛かった」とか「とにかく痛いのがいや」「なんだか怖い」という方は、鎮静剤を使ってラクに痛くなく検査を受けられます。鎮静剤の強さは、お話ししながらご自分で画面も見られる「弱め」のものと、ウトウトして眠るような「強め」のものの2通りを用意してありますのでお選び下さい。鎮静剤の効き方には個人差も大きいので、いずれの場合でも量を加減して使用します。
「弱め」の鎮静法では点滴はせずに、腕から鎮静剤を静脈注射します。少しぼーっと眠いような感じがしますが、眠ってしまうほどではありません。同じ量を使っても人によって効きが違い、全く眠気を感じない場合もあれば眠くなって寝てしまう場合もあります。多くの場合、これだけで十分に痛みも感じず、院長と時々お話ししながら、ご自分でも画面を見つつ検査を受けられます。ご自分の腸の中をご覧になって、その美しさに感動される方も多いです。検査終了後はリカバリーチェアで1時間ほど休んでいただきます。あまり多くはありませんが、弱めの鎮静をしても痛みがある場合には、点滴をして強めの鎮静に移行する場合もあります。
「強め」の鎮静法では、点滴をしながら鎮静剤を静脈注射します。これによってかなりボーッとして、眠ってしまう事が多いですが、中には、完全に眠るのではなくぼんやりと何かしているのがわかるくらいの事もあります。検査終了後はリカバリーチェアで2時間ほど休んでいただきます。
検査結果については、十分にさめた後でご説明します。また、いずれの鎮静法でも検査後に車・バイク・自転車を運転して帰ることはできません。必ず公共交通機関を利用するか、誰かに送り迎えを頼んで帰宅するようにして下さい。鎮静剤を使用しない場合は、検査後すぐに帰っていただけますし、運転することも可能です。
3. 大腸ポリープが見つかった場合に切除を希望されますか?
前ページにも書きましたように、電気メスを使ったポリープ切除を行なった場合、1週間は旅行などの遠出や飲酒を避けていただく必要があります。電気メスを使ってポリープを切除するとごくまれに(当院では0.5%以下です)切除部位から出血して、再度内視鏡で止血をすることが必要になることがあります。もちろん、このようなことが万一おこった場合には24時間いつでも対応できるようにしておりますが、ご旅行で遠くに行っていたりすると対応できなくなってしまいます。また、飲酒すると血液の循環が良くなって出血の可能性が増すと考えられています。出血はふつう切除後1週間以内におこりますので、この間に旅行や飲み会のご予定がある場合には電気メスを使ったポリープ切除ができません。
それ以外の理由でも切除を希望されない場合には観察のみの検査としますので、事前にポリープ切除を希望するかどうかを承諾書に記入していただきます。











